Espermiograma y seminograma: diferencias, valores normales y cómo interpretar los resultados
El espermiograma y el seminograma, también conocidos como análisis de semen, son pruebas clave en el estudio de la fertilidad masculina. Aunque muchas personas usan estos términos como sinónimos, existen pequeños matices que conviene conocer, especialmente si estás buscando embarazo o si un profesional sanitario te ha solicitado este tipo de estudio.
En este artículo encontrarás una guía completa, clara y actualizada sobre el espermiograma y el seminograma o análisis de semen: qué son, para qué sirven, cómo se realizan, cuáles son los valores normales según la OMS, cómo interpretar los resultados y qué factores pueden influir en la calidad del semen. Todo explicado con un enfoque divulgativo y pensado para resolver las dudas más frecuentes de las parejas que desean tener un bebé.
¿Qué es un espermiograma
El espermiograma es una prueba de laboratorio que analiza las características de los espermatozoides presentes en el semen. Su objetivo principal es evaluar el potencial fértil del varón, ya que permite estudiar la cantidad, movilidad y forma de los espermatozoides.
Es una de las primeras pruebas que se solicitan cuando una pareja lleva tiempo intentando concebir sin éxito, y forma parte del estudio básico de fertilidad masculina.
¿Para qué sirve el espermiograma?
El espermiograma es una prueba de laboratorio que analiza las características de los espermatozoides presentes en el semen. Su objetivo principal es evaluar el potencial fértil del varón, ya que permite estudiar la cantidad, movilidad y forma de los espermatozoides.
Es una de las primeras pruebas que se solicitan cuando una pareja lleva tiempo intentando concebir sin éxito, y forma parte del estudio básico de fertilidad masculina.
El espermiograma se utiliza para:
- Evaluar la calidad seminal
- Detectar posibles causas de infertilidad masculina
- Comprobar la presencia o ausencia de espermatozoides tras una vasectomía
- Controlar la evolución tras un tratamiento médico o quirúrgico
- Detectar infecciones u otras alteraciones del aparato reproductor masculino
¿Qué es un seminograma?
El seminograma es un análisis más amplio que estudia el semen en su conjunto, no solo los espermatozoides, sino también las características del líquido seminal que los transporta.
En la práctica clínica actual, la mayoría de laboratorios realizan un estudio completo que incluye tanto los parámetros del semen como los de los espermatozoides, por lo que espermiograma y seminograma suelen referirse a la misma prueba.
Entonces, ¿hay diferencia entre espermiograma y seminograma?
Desde el punto de vista práctico:
- ✅ En la mayoría de los casos no hay diferencias reales
- ✅ Ambos términos se usan indistintamente
- ✅ El informe suele incluir todos los parámetros relevantes
El término seminograma pone más énfasis en el semen como fluido, mientras que espermiograma se centra en los espermatozoides, pero hoy en día lo habitual es un análisis completo de ambos.
🩺¿Cuándo se solicita un espermiograma o seminograma?
Las situaciones más habituales en las que se solicita esta prueba son:
- Dificultad para lograr embarazo tras 12 meses de relaciones sin anticonceptivos (6 meses si la mujer tiene más de 35 años)
- Antecedentes de infecciones genitales
- Sospecha de alteraciones hormonales
- Varicocele
- Problemas testiculares
- Revisión tras vasectomía
- Antes de iniciar tratamientos de reproducción asistida (IA, FIV, ICSI)
🧪¿Cómo se realiza un espermiograma?
La prueba es sencilla, indolora y no invasiva.
Preparación previa
Para obtener resultados fiables, se recomienda:
- Abstinencia sexual de 2 a 5 días
- Evitar fiebre o infecciones en las semanas previas
- No consumir alcohol en exceso
- Seguir las indicaciones específicas del laboratorio
Obtención de la muestra
La obtención de la muestra es un paso fundamental para que los resultados del espermiograma o seminograma sean fiables.
- La muestra se obtiene mediante masturbación
- Debe recogerse en un recipiente estéril, proporcionado por el laboratorio
- Lo más recomendable es obtener la muestra directamente en el laboratorio
- Si se obtiene en casa, debe entregarse en el laboratorio en un plazo máximo de 60 minutos
- Durante el transporte, la muestra debe mantenerse a temperatura corporal (aproximadamente 20–37 °C)
- Es importante recoger todo el eyaculado, ya que la primera fracción es la más rica en espermatozoides
No se recomienda el uso de preservativos convencionales ni lubricantes, ya que pueden alterar la muestra. Solo deben utilizarse recipientes específicos indicados por el centro sanitario.
📊 Parámetros que se analizan en un espermiograma
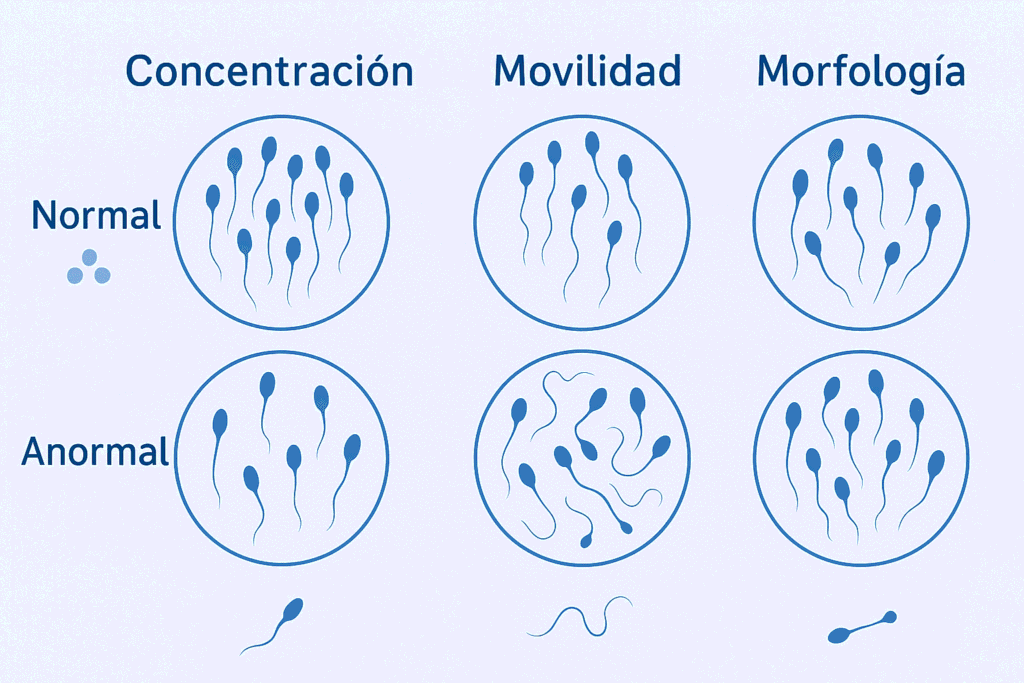
El análisis del semen se divide en parámetros macroscópicos y parámetros microscópicos, siendo estos últimos los más relevantes para evaluar la fertilidad masculina.
Parámetros macroscópicos del semen
Evalúan las características físicas del semen:
- Volumen: cantidad total de semen eyaculado
- Aspecto y color: normalmente blanquecino o grisáceo
- pH: indica el equilibrio ácido-base del semen
- Viscosidad: facilidad con la que el semen se vuelve fluido
- Tiempo de licuefacción: tiempo que tarda el semen en pasar de un estado gelatinoso a líquido
Alteraciones en estos parámetros pueden indicar problemas en las glándulas accesorias (próstata, vesículas seminales).
Parámetros microscópicos de los espermatozoides
Son los parámetros clave para valorar el potencial fértil:
- Concentración espermática: número de espermatozoides por mililitro de semen
- Recuento total de espermatozoides
- Motilidad: capacidad de movimiento de los espermatozoides
- Progresiva
- No progresiva
- Inmóviles
- Morfología: porcentaje de espermatozoides con forma normal
- Vitalidad: porcentaje de espermatozoides vivos
- Presencia de leucocitos u otras células, que puede indicar infección o inflamación
📉Valores normales del espermiograma según la OMS
La Organización Mundial de la Salud (OMS) establece valores de referencia basados en estudios poblacionales de hombres fértiles.
Valores orientativos:
- Volumen: ≥ 1,5 ml
- Concentración: ≥ 15 millones/ml
- Recuento total: ≥ 39 millones
- Motilidad total: ≥ 40 %
- Motilidad progresiva: ≥ 32 %
- Morfología normal: ≥ 4 %
- Vitalidad: ≥ 58 %
Estos valores sirven como referencia clínica, pero no determinan por sí solos la capacidad reproductiva de un hombre
🚫 Alteraciones más frecuentes en el espermiograma
Cuando los valores del espermiograma se encuentran fuera de los rangos de referencia, pueden aparecer distintos diagnósticos. Los más habituales son :
- Oligozoospermia: concentración baja de espermatozoides en el semen.
- Astenozoospermia: movilidad reducida de los espermatozoides.
- Teratozoospermia: alteraciones en la forma de los espermatozoides.
- Oligoastenozoospermia: combinación de baja cantidad y mala movilidad.
- Oligoteratozoospermia: baja concentración y morfología alterada.
- Azoospermia: ausencia total de espermatozoides en el eyaculado.
Estas alteraciones pueden aparecer de forma aislada o combinada y no implican necesariamente infertilidad definitiva. Siempre deben interpretarse en conjunto con la historia clínica y otras pruebas.
📉 Puede variar el resultado de un espermiograma?
Sí. La calidad del semen puede variar con el tiempo, ya que la producción de espermatozoides (espermatogénesis) dura aproximadamente 74 días.
Algunos factores que pueden influir en los resultados son:
- Estrés físico o emocional
- Fiebre o infecciones recientes
- Consumo de alcohol y tabaco
- Uso de ciertos medicamentos
- Sobrepeso u obesidad
- Falta de descanso o sueño irregular
- Exposición a tóxicos o calor excesivo
Por este motivo, es habitual que los especialistas soliciten dos espermiogramas separados por varias semanas antes de establecer un diagnóstico definitivo.
🔎Espermiograma y fertilidad masculina: lo que debes saber
Un espermiograma alterado no significa que no sea posible lograr un embarazo, ni siquiera de forma natural. Muchos hombres con parámetros fuera de los valores de referencia consiguen ser padres.
En otros casos, los tratamientos de reproducción asistida permiten alcanzar el embarazo, incluso cuando los valores seminales son bajos. Entre las opciones disponibles se encuentran:
- Inseminación artificial (IA)
- Fecundación in vitro (FIV)
- ICSI (inyección intracitoplasmática de espermatozoides)
La elección del tratamiento depende del resultado del espermiograma, de la edad de la pareja y de otros factores médicos.
🧠Preguntas frecuentes sobre el espermiograma y el seminograma
¿Duele hacerse un espermiograma?
No. Es una prueba indolora, sencilla y no invasiva.
¿Cuánto tardan los resultados del espermiograma?
Los resultados suelen estar disponibles entre 1 y 3 días, dependiendo del laboratorio.
¿Es suficiente un solo espermiograma?
No siempre. Debido a la variabilidad del semen, lo más habitual es realizar al menos dos pruebas para confirmar los resultados.
¿Se puede mejorar la calidad del semen?
En muchos casos sí. Cambios en el estilo de vida, como mejorar la alimentación, reducir el estrés, evitar el tabaco y el alcohol, y seguir tratamiento médico cuando es necesario, pueden mejorar los parámetros seminales.
📌Conclusión
El espermiograma o seminograma es una prueba fundamental para evaluar la salud reproductiva masculina. Comprender sus resultados permite tomar decisiones informadas y afrontar el proceso de búsqueda de embarazo con mayor tranquilidad.
Si estás intentando concebir, recuerda que la fertilidad es cosa de dos y que contar con información clara y fiable es el primer paso para avanzar con seguridad.
🧾 Fuentes de información confiables
- Organización Mundial de la Salud (OMS). WHO Laboratory Manual for the Examination and Processing of Human Semen
- Sociedad Española de Fertilidad (SEF)
- MedlinePlus – Análisis de semen
- Mayo Clinic – Male infertility
