¿Hospital Público o Privado para el Parto? La Guía Definitiva 2026 que no solo habla de habitaciones individuales
La elección del lugar donde nacerá tu hijo es, probablemente, la decisión logística más cargada de emociones que tomarás durante el embarazo. En los foros de maternidad, el debate suele reducirse a una caricatura: «el público tiene mejores máquinas, el privado tiene mejores sábanas».
Sin embargo, para quienes formamos parte de la comunidad de serpadresesposible, sabemos que el camino hasta aquí (a menudo marcado por tratamientos de fertilidad, esperas y miedos) exige un análisis mucho más profundo. No se trata solo de elegir un edificio; se trata de elegir el modelo de asistencia que protegerá tu salud física y tu integridad emocional.
El Cambio de Paradigma: Del «Hospital Hotel» al «Hospital Respetuoso»
Tradicionalmente, la sanidad privada en España y Latinoamérica se vendía bajo la premisa del confort. Pero en 2026, el confort ya no es suficiente. Las mujeres buscan bajas tasas de intervención.
La realidad de la Sanidad Pública

El sistema público cuenta con una ventaja estructural imbatible: la red de seguridad. Las Unidades de Cuidados Intensivos (UCI) Neonatales de nivel III (capaces de atender prematuros extremos) se encuentran mayoritariamente en grandes hospitales públicos. Si tu embarazo es de alto riesgo o si surge una complicación imprevisible, el hospital privado suele acabar derivándote al público.
La realidad de la Sanidad Privada
La privada ha evolucionado. Ya no solo ofrecen suites; están compitiendo por ofrecer «Partos de baja intervención». La gran ventaja aquí es la continuidad asistencial: que el ginecólogo que te hizo la ecografía en la semana 12 sea quien esté allí a las 3 de la mañana cuando rompas aguas. Para una mujer que viene de un proceso de fertilidad complejo, este vínculo de confianza puede reducir drásticamente el cortisol y la ansiedad durante el expulsivo.
Análisis Detallado: Los Indicadores que Nadie te Cuenta
Para decidir con criterio, debemos mirar los datos fríos que los hospitales no suelen publicar en sus folletos comerciales.
A. La Tasa de Cesáreas y la «Cascada de Intervenciones»: Cuando la eficiencia choca con la fisiología
Para entender por qué los números son tan dispares entre el sector público y el privado, no debemos mirar solo al quirófano, sino a todo lo que sucede horas antes. La Organización Mundial de la Salud (OMS) sugiere que la tasa ideal de cesáreas debería oscilar entre el 10% y el 15%. Cifras que superan el 30% en el sector privado sugieren que muchas de estas intervenciones no son por necesidad médica, sino por una gestión logística del parto.
1. ¿Qué es exactamente la «Cascada de Intervenciones»?
- El primer paso (La rotura artificial de membranas o la oxitocina sintética): A menudo, en el entorno privado, si el parto «no progresa» al ritmo del reloj del hospital, se administra oxitocina para acelerar las contracciones.
- El segundo paso (Contracciones más dolorosas): La oxitocina sintética produce contracciones mucho más intensas y difíciles de gestionar que las naturales. Esto suele empujar a la madre a pedir la epidural antes de tiempo.
- El tercer paso (Inmovilidad y falta de descenso): Con una epidural precoz, la madre pierde movilidad. El bebé, que necesita que la madre se mueva para encajarse en la pelvis, se detiene.
- El resultado final: El monitor empieza a mostrar sufrimiento fetal o se diagnostica una «desproporción cefalopélvica». La solución rápida es la cesárea.
2. El factor «Medicina Defensiva» en el sector privado
Muchos ginecólogos privados operan bajo la presión de la medicina defensiva. Ante la más mínima duda o presión de tiempo, prefieren realizar una cesárea (un entorno que controlan quirúrgicamente) que esperar 15 horas a un parto vaginal que puede presentar variables imprevisibles. En el sector público, al haber equipos de guardia que se relevan, el factor «cansancio del médico» o «prisa por terminar el turno» suele estar más diluido.
3. Programación por conveniencia (El factor 2026)
Un dato que no suele aparecer en los folletos es la tasa de inducciones. En muchos hospitales privados, se ofrece a la madre inducir el parto en la semana 39 o 40 por «comodidad» o para asegurar que su ginecólogo de confianza esté presente.
Advertencia de serpadresesposible: Una inducción en un cuello uterino que no está preparado duplica las posibilidades de terminar en cesárea. Es el ejemplo perfecto de cómo la personalización del servicio (querer a tu médico) puede jugar en contra de la fisiología del parto.
4. Riesgos a largo plazo para futuras búsquedas de embarazo
- Una cesárea deja una cicatriz en el útero que puede complicar futuros embarazos (riesgo de placenta previa o acretismo).
- La recuperación post-quirúrgica es más lenta, lo que puede retrasar el deseo de un segundo hijo, algo crítico si la pareja ya tiene una edad avanzada o reserva ovárica baja.
5. ¿Cómo evitar entrar en la cascada?
Acompañamiento: Contar con una pareja informada o una doula que ayude a mantener la calma y la movilidad el mayor tiempo posible.
Presentar el Plan de Parto: Documento legal donde se manifiesta el deseo de no recibir oxitocina sintética a menos que sea estrictamente necesario.
Preguntar por el Bishop Score: Si te proponen una inducción, pregunta qué puntuación de Bishop tienes. Si es baja, tu cuerpo no está listo y la inducción tiene alto riesgo de fallo.
B.El Rol de la Matrona: El corazón del parto eutócico
En el debate entre hospital público y privado, la figura de la matrona (o partera) es quizás el factor que más influye en el tipo de experiencia física que tendrás. La diferencia en cómo se gestiona su presencia en ambos sistemas es radical y merece un análisis profundo.
La Matrona en el Sistema Público: La guardiana de la fisiología
En la sanidad pública, el protocolo suele ser claro: si el parto es de bajo riesgo y progresa normalmente, el protagonista es la matrona. El ginecólogo es un consultor que solo interviene si surge una patología.
- Menos es más: Las matronas en el sector público están formadas bajo un modelo de «no intervención necesaria». Esto se traduce en mayores tasas de libertad de movimiento, menos tactos vaginales innecesarios y una paciencia clínica que respeta los tiempos biológicos del bebé.
- El enfoque en el acompañamiento: Al no estar sujetas a la agenda de consultas de una clínica privada, la matrona de guardia en el público tiene como misión principal el soporte continuo, lo que reduce la necesidad de analgesia farmacológica según diversos estudios internacionales.
El Modelo Privado: El liderazgo del Ginecólogo
En la mayoría de los hospitales privados, el contrato es con el ginecólogo. Esto crea una jerarquía distinta.
- La Matrona como asistente: En muchos centros privados, la matrona actúa como el nexo que avisa al médico cuando el parto está en fase de expulsivo. Esto puede fragmentar la atención: pasas horas con una matrona que quizás no conoces, para que al final «el médico llegue a recibir al bebé».
- El riesgo de la «prisa asistencial»: El ginecólogo privado a menudo debe compaginar el parto con su consulta externa o cirugías programadas. Esto, inconscientemente, puede presionar hacia el uso de oxitocina sintética para acelerar procesos que, con una matrona en un entorno público, simplemente habrían requerido más tiempo.
¿Por qué esto es vital tras un tratamiento de fertilidad?
Las pacientes de reproducción asistida suelen llegar al parto con una carga de ansiedad mayor y una sensación de que su cuerpo «necesita ayuda externa» para todo.
- Reconexión con la capacidad natural: Una matrona con enfoque humanizado ayuda a la mujer a confiar en su instinto, algo que a veces se pierde tras meses de hormonas y controles ecográficos rigurosos.
- Evidencia Científica: Según la Cochrane (organización de referencia en salud), los modelos de cuidados liderados por matronas ofrecen beneficios como:
- Reducción del uso de anestesia regional.
- Menor tasa de episiotomías y partos instrumentales (fórceps/ventosa).
- Mayor satisfacción materna y mayor éxito en el inicio de la lactancia materna.
Consejo para tu artículo: Si optas por el hospital privado, busca equipos que trabajen con «Matrona de acompañamiento». Son servicios donde tú contratas a una matrona de forma independiente para que esté contigo desde el minuto uno en casa y te acompañe al hospital privado, asegurando que tu plan de parto se respete frente a la jerarquía médica tradicional.
Nota de Salud: La evidencia científica sugiere que los partos liderados por matronas en embarazos de bajo riesgo tienen menos intervenciones innecesarias.
El Factor Fertilidad: El Parto tras el Positivo Directo
Lograr un embarazo mediante FIV o IA cambia la narrativa del parto incluso antes de que este comience. En el lenguaje hospitalario, estos embarazos suelen etiquetarse como «preciosos» (un término clínico, aunque suene afectivo), lo que paradójicamente lleva a una mayor intervención por miedo a que algo salga mal tras tanto esfuerzo.

El estigma del «Embarazo de Riesgo» por protocolo
En muchos centros, el simple hecho de haber concebido mediante reproducción asistida activa protocolos de «Alto Riesgo», independientemente de si la madre está sana y el bebé crece perfectamente.
- Edad Materna: Los tratamientos de fertilidad suelen ir asociados a una edad más avanzada, lo que en la sanidad pública dispara automáticamente protocolos de inducción temprana (semana 39 o 40) para evitar el envejecimiento placentario, aunque no haya signos de ello.
- Vigilancia vs. Intimidad: Es más probable que se te asigne monitorización continua (estar atada a la máquina) en lugar de intermitente, lo que limita tu movilidad y, como vimos antes, alimenta la «cascada de intervenciones».
La dicotomía entre Público y Privado tras la infertilidad
En el Sistema Público: La seguridad que a veces invade El hospital público es experto en gestionar el riesgo. Si tu embarazo se considera de riesgo por tu historial de fertilidad, tendrás a los mejores especialistas, pero quizás sientas que te tratan como a una «paciente» y no como a una «mujer de parto». Es más difícil romper el protocolo estándar de «vía puesta y monitorización» en un embarazo FIV dentro de la pública.
En el Sistema Privado: El refugio de la fisiología (si se negocia) Aquí es donde el sector privado ofrece una oportunidad de oro para la reparación emocional.
- Tratamiento personalizado: Si has tenido un ginecólogo que te ha acompañado en el proceso de fertilidad y él mismo atiende tu parto, hay un entendimiento previo. Puedes negociar que, pese a ser un embarazo FIV, se trate como un parto fisiológico.
- El Plan de Parto como herramienta de sanación: Tras años de sentir que tu cuerpo «fallaba» o necesitaba intervención externa para concebir, un parto respetado y con mínima intervención en la privada puede ser una experiencia empoderadora que te devuelva la confianza en tu capacidad biológica.
Reflexión de serpadresesposible: No permitas que la etiqueta de «embarazo de riesgo» te robe el protagonismo de tu parto. Haber necesitado ayuda para concebir no significa que necesites ayuda para parir. La información es lo que te permitirá decidir en qué entorno te sientes más segura para soltar el control y recibir a tu bebé.
Comparativa Técnica: Infraestructura vs. Personalización
| Prestación | Hospital Público (Referencia) | Hospital Privado (Referencia) |
| Anestesia Epidural | Disponible 24h (salvo urgencias masivas). | Garantizada y a menudo con protocolos de «Walking Epidural». |
| Acompañamiento | Generalmente un solo acompañante. | Más flexibilidad de visitas (aunque esto está cambiando). |
| Plan de Parto | Lo aceptan por ley, pero el cumplimiento depende del turno de guardia. | Se pacta previamente con tu ginecólogo de confianza. |
| UCI Neonatal | Completa (Nivel III). Preparada para todo. | Depende del centro. Muchos son Nivel II (solo casos leves). |
El Impacto en la Lactancia y el Posparto Inmediato: Las primeras 48 horas
La «Hora de Oro» no es un concepto poético; es un periodo biológico crítico. Durante estas dos primeras horas tras el nacimiento, el bebé se encuentra en un estado de alerta tranquila gracias a la descarga de catecolaminas. Es el momento en que el instinto de succión es más fuerte y el vínculo olfativo se establece. La forma en que cada sistema hospitalario gestiona este tiempo determinará, en gran medida, la duración de la lactancia materna.
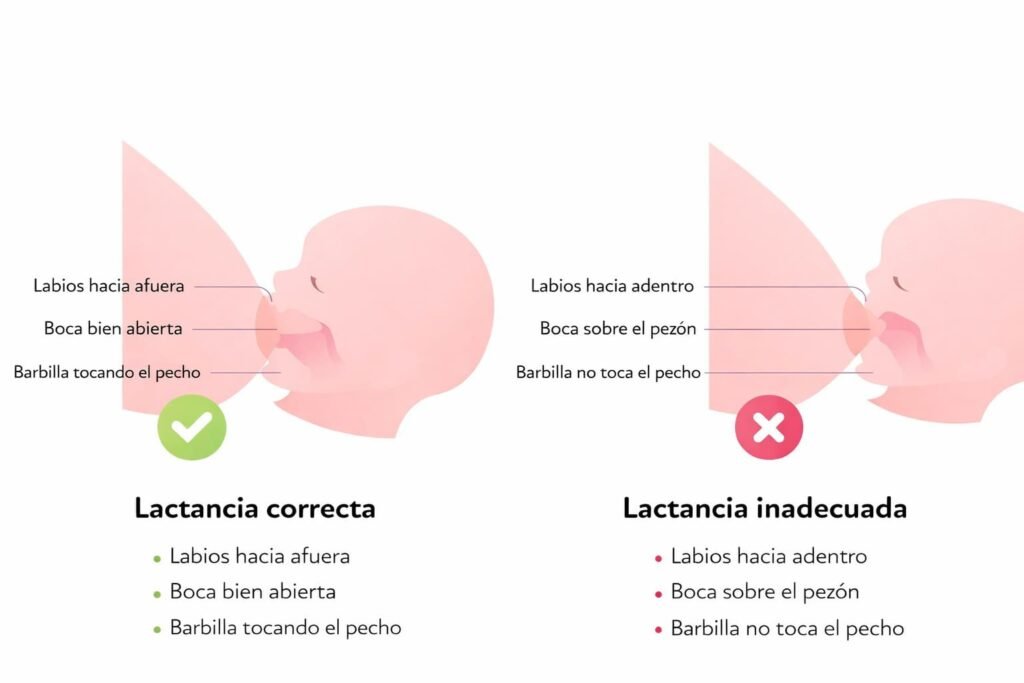
A. El sistema público y la filosofía IHAN
Muchos hospitales públicos españoles y latinoamericanos han trabajado incansablemente para obtener la acreditación IHAN (Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia), impulsada por la OMS y UNICEF.
- No separación por protocolo: En el sistema público, salvo que el bebé necesite estabilización urgente en la UCI, los procedimientos de rutina (pesar, medir, poner la vitamina K) se posponen o se realizan sobre el cuerpo de la madre.
- Formación de las matronas: En el público, las matronas y enfermeras suelen tener una formación muy técnica en posturas de agarre y resolución de problemas iniciales como las grietas o la ingurgitación.
- El «lado oscuro» del público: La falta de recursos puede hacer que, tras el parto, la madre se sienta sola en la habitación si hay mucha carga de trabajo, teniendo que lidiar con las dudas de la lactancia sin ayuda constante.
B. El sistema privado: Entre el confort y el riesgo de interferencia
El hospital privado ofrece una intimidad inigualable, pero esa misma «burbuja» de confort puede convertirse en una trampa para la lactancia.
- La tentación del suplemento: Es común que, ante un bebé que llora por la noche, el personal (con la mejor intención de que la madre descanse) ofrezca un «biberón de ayuda». Para una lactancia que está empezando, esto puede causar confusión tetina-pezón y disminuir la estimulación necesaria para la subida de la leche.
- La presión de las visitas: Al tener habitaciones tipo suite y horarios más flexibles, el flujo de visitas en los privados suele ser mayor. El estrés y la falta de intimidad inhiben la oxitocina, la hormona responsable de la eyección de la leche. En el público, las restricciones de visitas (a veces criticadas) protegen involuntariamente este espacio sagrado.
- Atención personalizada: La gran ventaja del privado es que muchos centros ya incluyen la figura de la asesora de lactancia o una enfermera dedicada casi en exclusiva a tu habitación, lo que permite un aprendizaje más relajado.
C. El factor «Fertilidad» en el posparto
En serpadresesposible debemos recordar que las madres que vienen de tratamientos de reproducción asistida a veces experimentan un retraso en la subida de la leche debido al estrés acumulado o a factores hormonales previos.
- En el Público: Se prioriza la estimulación constante.
- En el Privado: Es vital dejar claro en el Plan de Parto: «No administrar suplementos de fórmula sin consentimiento médico y materno previo».
La Variable Económica: ¿Qué estás pagando realmente?
El coste del «por si acaso»
Si decides dar a luz en la privada sin seguro, el presupuesto debe ser abierto. Un parto vaginal estándar puede rondar los 3.500€ – 5.000€, pero una cesárea con tres días de ingreso y complicaciones neonatales leves puede disparar la factura por encima de los 10.000€.
La Letra Pequeña que Nadie Quiere Leer: El Seguro y la Neonatología
Cuando contratamos un seguro de salud pensando en el embarazo, solemos fijarnos en si la habitación tiene sofá para el acompañante o si el hospital está cerca de casa. Sin embargo, el verdadero «seguro» no es para el parto que sale bien, sino para el que se complica. Para quienes hemos recorrido el camino de la fertilidad, sabemos que la incertidumbre es una vieja conocida, y en el paritorio no debemos dejar nada al azar.
El «Limo» de los Seguros: La Cobertura del Recién Nacido
Un error crítico es asumir que, porque tú tienes cobertura, tu hijo también la tiene automáticamente. La realidad es mucho más compleja:
- Los primeros días de cortesía: La mayoría de las pólizas privadas cubren al recién nacido durante los primeros 2 a 7 días bajo la póliza de la madre. ¿Qué ocurre si el bebé nace prematuro o con una ictericia grave que requiere 15 días de fototerapia?
- El alta del bebé vs. el alta de la madre: Si a ti te dan el alta a los 3 días pero tu hijo debe permanecer en la incubadora, podrías empezar a recibir facturas por «estancia neonatal» que oscilan entre los 600€ y 1.200€ diarios.
Cláusulas de Neonatología: Qué revisar hoy mismo
Si estás leyendo esto y ya tienes un seguro, o estás pensando en contratar uno, busca estas palabras clave en las condiciones generales:
- Límite de días en UCI Neonatal: Algunos seguros limitan la estancia a 15 o 30 días. En casos de gran prematuridad, un bebé puede necesitar meses de cuidados.
- Inclusión automática (Sin cuestionario de salud): Esta es la cláusula de oro. Debes asegurarte de que puedes incluir al bebé en tu póliza desde el minuto uno sin que le hagan preguntas sobre su estado de salud. Si el bebé nace con una patología y no existe esta cláusula, el seguro podría rechazar su alta como nuevo asegurado por «preexistencia».
- Plazos de preaviso: Normalmente tienes 15 días naturales para dar de alta al bebé en tu seguro tras el nacimiento. Si se te pasa el plazo, el bebé pierde los derechos de antigüedad de la madre.
¿Qué pasa si el seguro no cubre o el hospital privado se queda corto?
Es aquí donde la Sanidad Pública demuestra su poderío. Ante una complicación económica (el seguro se agota) o médica (el hospital privado no tiene UCI de Nivel III), se activa el protocolo de traslado neonatal.
- El traslado es un riesgo extra: Mover a un bebé de 900 gramos en una ambulancia medicalizada hacia un hospital público es un proceso estresante y no exento de peligros.
- La ventaja del Público: En el hospital público, la atención neonatal es ilimitada. No hay facturas, no hay límites de días y cuentas con los mejores especialistas en neonatología del país por defecto.
Consejo de serpadresesposible: Si tu embarazo es múltiple (común tras tratamientos de FIV) o si existe riesgo de parto pretérmino, nuestra recomendación editorial es clara: prioriza el hospital público. La tranquilidad de saber que no habrá un límite financiero ni técnico para la salud de tu hijo no tiene precio.
Checklist de Decisión: ¿Qué hospital encaja contigo?
Antes de tomar la decisión final, imprime esta lista y llévala contigo cuando visites los centros (ya sea el tour de la pública o la entrevista en la privada):
[ ] Seguro (Si es privado): ¿He confirmado por escrito que mi bebé está cubierto sin cuestionario de salud desde el primer segundo?:
[ ] En caso de prematuridad: ¿Tiene el centro UCI Neonatal de Nivel III? Si no, ¿cuál es el hospital público de referencia para el traslado?
[ ] Políticas de acompañamiento: ¿Puede mi pareja estar conmigo en todo momento, incluso si el parto termina en cesárea?
[ ] Libertad de movimiento: ¿Disponen de monitores inalámbricos (telemetría) para que pueda caminar o usar la pelota durante la dilatación?
[ ] Tasa de intervenciones: ¿Cuál es el porcentaje real de cesáreas y episiotomías del equipo médico?
[ ] Plan de Parto: ¿Cómo es el proceso de entrega y validación del Plan de Parto en este centro?
[ ] Postparto: ¿Se garantiza el «piel con piel» inmediato y la no separación del bebé durante las primeras 24 horas?
Conclusión: Tu parto, tu decisión responsable
Elegir entre hospital público o privado no debería ser una cuestión de estatus o de miedos infundados. Como hemos visto, la sanidad pública ofrece una red de seguridad tecnológica y una filosofía de mínima intervención liderada por matronas que es difícil de superar en casos de riesgo. Por otro lado, la sanidad privada ofrece una continuidad asistencial y un entorno de intimidad que puede ser el bálsamo necesario tras un largo camino de tratamientos de fertilidad.
En serpadresesposible, creemos que la clave no está en el hospital en sí, sino en el equipo humano que te atienda y en tu capacidad para llegar informada, empoderada y consciente de tus derechos.
Haber necesitado ciencia para concebir no te hace menos capaz de parir de forma fisiológica. Sea cual sea tu elección, asegúrate de que sea una decisión basada en datos, en tu instinto y en la seguridad de tu futuro bebé.
Fuentes y Referencias Científicas
- Organización Mundial de la Salud (OMS): Recomendaciones para una experiencia de parto positiva. (Referencia clave para defender el parto respetado y las tasas de cesáreas).
- Ministerio de Sanidad (España): Estrategia de Atención al Parto Normal en el Sistema Nacional de Salud. (Documento base que define cómo debe ser un parto de baja intervención en el sistema público).
- Cochrane Library: Modelos de continuidad de atención liderados por matronas. (Estudio científico que demuestra que la atención por matronas reduce el riesgo de intervenciones innecesarias).
- IHAN España (UNICEF/OMS): Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia. (Listado de hospitales públicos y privados que cumplen con los estándares de protección a la lactancia).
- Sociedad Española de Ginecología y Obstetricia (SEGO): Guías de Práctica Clínica y Protocolos. (Para validar los procedimientos técnicos y médicos del parto en España).
- Sociedad Española de Fertilidad (SEF): Indicadores de resultados en Reproducción Asistida. (Fuente específica para sustentar los datos sobre embarazos FIV y Ovodonación).
- Ministerio de Consumo (España): Derechos del paciente en la sanidad privada. (Información sobre qué puedes exigir legalmente en un hospital privado).
Importante:
La información contenida en este artículo es meramente informativa y educativa. No constituye, ni pretende sustituir, el asesoramiento, diagnóstico o tratamiento médico profesional. El camino hacia la maternidad, especialmente tras procesos de fertilidad, es único para cada mujer. Recomendamos encarecidamente consultar siempre con su ginecólogo, matrona o equipo médico de confianza antes de tomar cualquier decisión sobre su plan de parto o la elección del centro hospitalario. Nunca ignore el consejo médico profesional ni retrase su búsqueda debido a algo que haya leído en este sitio web.
