Guía Completa: Cómo mejorar tu fertilidad con SOP y lograr el embarazo
El Síndrome de Ovario Poliquístico (SOP) no es solo un desajuste hormonal; es el trastorno endocrino más común en mujeres en edad reproductiva y la causa principal de infertilidad por anovulación. Si has recibido este diagnóstico mientras buscas ser madre, es normal sentir incertidumbre. Sin embargo, tener SOP no significa que no puedas ser mamá; significa que necesitamos un mapa de ruta más preciso para optimizar tu cuerpo.
En este artículo exploraremos desde la fisiología del trastorno hasta las estrategias naturales y clínicas para restaurar la ovulación y lograr un positivo.
¿Qué es realmente el SOP y por qué afecta la fertilidad?
El SOP es un síndrome complejo que afecta el funcionamiento de los ovarios. A diferencia de lo que indica su nombre, no se trata necesariamente de «quistes», sino de pequeños folículos que no han logrado madurar ni liberar un óvulo.
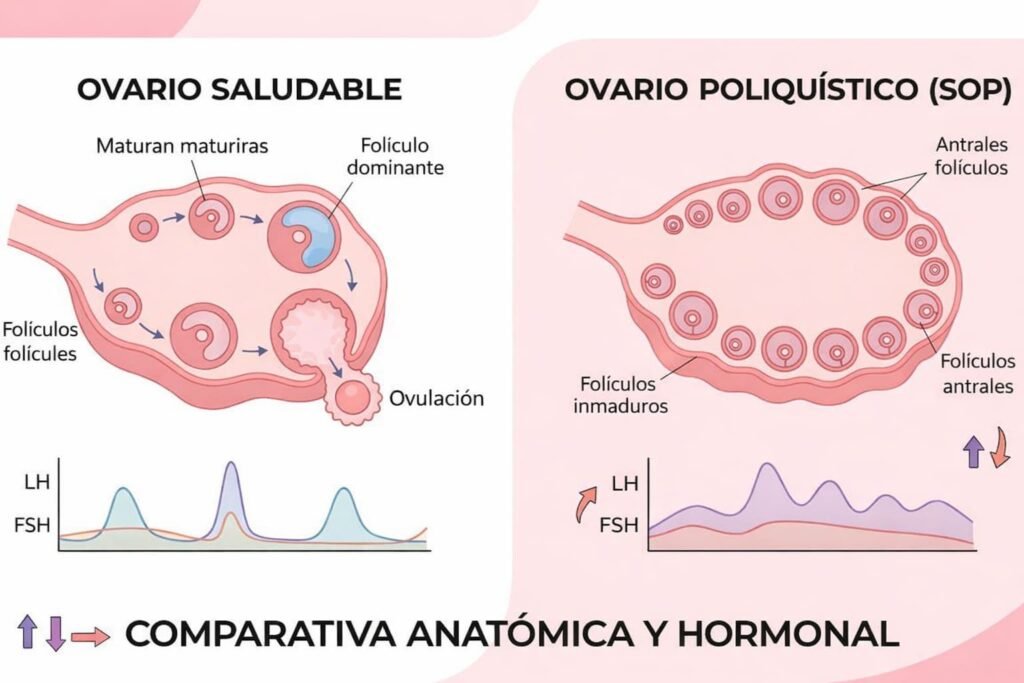
El desequilibrio hormonal: ¿Qué ocurre realmente en tus ovarios?
Para entender por qué el SOP dificulta el embarazo, debemos mirar bajo el microscopio la «orquesta» de hormonas que dirige tu ciclo menstrual. En un cuerpo sin SOP, las hormonas fluyen como una melodía coordinada; en una mujer con este síndrome, hay varios instrumentos tocando fuera de tono.
El eje Hipotálamo-Hipófisis-Ovario
Normalmente, la glándula hipófisis en el cerebro envía dos señales principales a los ovarios: la FSH (Hormona Folículo Estimulante) y la LH (Hormona Luteinizante).
- En un ciclo regular: La FSH domina al principio para ayudar a que un folículo crezca.
- En el SOP: Existe una pulsatilidad anormal. La hipófisis libera demasiada LH y muy poca FSH. Esta relación (ratio LH/FSH elevada) impide que el folículo madure correctamente. Al no madurar, el óvulo se queda «atrapado», dando lugar a esa imagen de «collar de perlas» o microquistes que se ve en las ecografías.
El exceso de Andrógenos (Hiperandrogenismo)
Aunque todas las mujeres producen pequeñas cantidades de hormonas masculinas (andrógenos), en el SOP los niveles se disparan. Este exceso de testosterona libre es el responsable de:
- Frenar la ovulación: Los andrógenos altos actúan como un bloqueador biológico que impide que el óvulo sea liberado.
- Afectar la calidad del óvulo: Un entorno con mucha testosterona puede dañar la calidad de los ovocitos, dificultando que, en caso de ser fecundados, logren implantarse.
- Síntomas visibles: Es la causa del hirsutismo (vello en zonas no deseadas), el acné persistente y la caída del cabello (alopecia androgénica).
El papel de la Progesterona y el Estrógeno
Debido a que no hay ovulación (anovulación), el cuerpo no produce suficiente progesterona, que es la hormona encargada de «preparar el nido» en el útero. Esto genera un estado de dominancia estrogénica. Sin progesterona para equilibrar el estrógeno, el revestimiento del útero (endometrio) puede crecer de forma irregular, lo que explica las reglas muy abundantes o, por el contrario, la ausencia total de periodo por meses.
¿Por qué es vital corregir este desequilibrio para ser madre?
Sin un equilibrio entre la LH y la FSH, no hay óvulo. Sin óvulo, no hay fecundación. Además, el exceso de andrógenos crea un ambiente inflamatorio que no es amigable para el embrión.
Estrategia de Alimentación y Salud: Aquí es donde la nutrición entra en juego. Ciertos nutrientes pueden ayudar a reducir la LH y bajar los niveles de testosterona. Por ejemplo, el consumo de grasas saludables y la reducción de azúcares impactan directamente en la producción de estas hormonas.
Los Criterios de Rotterdam: ¿Cómo se diagnostica oficialmente el SOP?
El diagnóstico del SOP ha sido motivo de debate médico durante décadas. Actualmente, el estándar de oro utilizado por endocrinos y ginecólogos en todo el mundo son los Criterios de Rotterdam (2003). Según este consenso, una mujer padece SOP si cumple al menos dos de los tres criterios siguientes, tras haber descartado otras patologías (como problemas de tiroides o prolactina alta).
Esta flexibilidad explica por qué existen diferentes «fenotipos» de SOP: algunas mujeres tienen reglas regulares pero exceso de vello, mientras que otras no tienen vello pero sí ovarios de apariencia poliquística y falta de ovulación.
1. Ovarios Poliquísticos vistos en Ecografía Transvaginal
Es importante aclarar un mito: no son quistes funcionales, sino folículos antrales (sacos de líquido que contienen un óvulo inmaduro) que se han detenido en su crecimiento.
- El signo ecográfico: Se diagnostica cuando se observan 12 o más folículos de entre 2 y 9 mm en un solo ovario, o cuando el volumen ovárico total es superior a 10 ml.
- La imagen de «collar de perlas»: Estos folículos suelen distribuirse en la periferia del ovario.
- Importante: Muchas mujeres jóvenes tienen ovarios con esta apariencia sin tener el síndrome hormonal. Por eso, la ecografía por sí sola no es suficiente para confirmar el diagnóstico si no va acompañada de otro síntoma.
2. Hiperandrogenismo (Clínico o Bioquímico)
Este criterio se refiere al exceso de hormonas masculinas (andrógenos) en el cuerpo femenino, y puede manifestarse de dos formas:
- Hiperandrogenismo Clínico: Signos físicos visibles que el médico observa en la consulta. Los más comunes son el hirsutismo (aparición de vello oscuro y grueso en zonas típicamente masculinas como barbilla, pecho o espalda), el acné hormonal severo y la alopecia androgénica (adelgazamiento del cabello en la parte superior de la cabeza).
- Hiperandrogenismo Bioquímico: Se confirma mediante un análisis de sangre donde se detectan niveles elevados de testosterona libre, androstenediona o DHEA-S.
Dato para la fertilidad: El exceso de andrógenos «intoxica» el microambiente del folículo, impidiendo que el óvulo alcance la madurez necesaria para ser fecundado.
3. Disfunción Ovulatoria (Irregularidad Menstrual)
Este es el criterio que más impacta directamente en tu búsqueda de embarazo. Se manifiesta como:
- Oligomenorrea: Ciclos muy largos, generalmente de más de 35 días, lo que indica que la ovulación ocurre tarde o de forma errática.
- Amenorrea: Ausencia de regla por más de 3 meses seguidos.
- Anovulación: Es posible tener una «regla» aparente (sangrado por privación) pero que no haya existido una liberación real del óvulo.
Los 4 Fenotipos del SOP: ¿En cuál estás tú?
Entender tu diagnóstico bajo los Criterios de Rotterdam te permite identificar tu «tipo» de SOP, algo vital para personalizar tu suplementación en nuestra categoría de Alimentación y Salud:
| Fenotipo | Síntomas presentes | Impacto en la Fertilidad |
| Tipo A (Clásico) | Los 3 criterios presentes | El más complejo de tratar sin cambios profundos en el estilo de vida. |
| Tipo B (Ovulatorio) | Hiperandrogenismo + Ovarios Poliquísticos | La mujer ovula, pero la calidad del óvulo puede verse afectada por la testosterona. |
| Tipo C (No hiperandrogénico) | Irregularidad + Ovarios Poliquísticos | No hay signos de vello o acné, pero la falta de ovulación impide el embarazo. |
| Tipo D (Metabólico) | Hiperandrogenismo + Irregularidad | Ovarios de apariencia normal, pero con un fuerte desajuste hormonal y de insulina. |
La conexión entre Resistencia a la Insulina y Fertilidad
Casi el 70% de las mujeres con SOP presentan resistencia a la insulina. Cuando tus células no responden bien a la insulina, el páncreas produce más. El exceso de insulina actúa directamente sobre los ovarios, ordenándoles producir más testosterona, lo que detiene la ovulación.
Nota para la lectora: Mejorar la sensibilidad a la insulina es, a menudo, la llave que abre la puerta a la fertilidad natural. Aquí es donde suplementos específicos juegan un papel vital.
Síntomas que impactan tu búsqueda de embarazo
No todas las mujeres con SOP tienen los mismos síntomas (existen diferentes «fenotipos»), pero los más comunes que dificultan la concepción son:
- Ciclos anovulatorios: Meses en los que el cuerpo intenta ovular pero no lo logra.
- Mala calidad ovocitaria: El entorno hormonal hostil puede afectar la salud del óvulo.
- Fase lútea corta: Niveles bajos de progesterona que impiden que el embrión se implante correctamente.
Alimentación y Salud: La base del tratamiento natural
Como bien promovemos en nuestra sección de Alimentación y Salud, la dieta es el fármaco más potente contra el SOP.
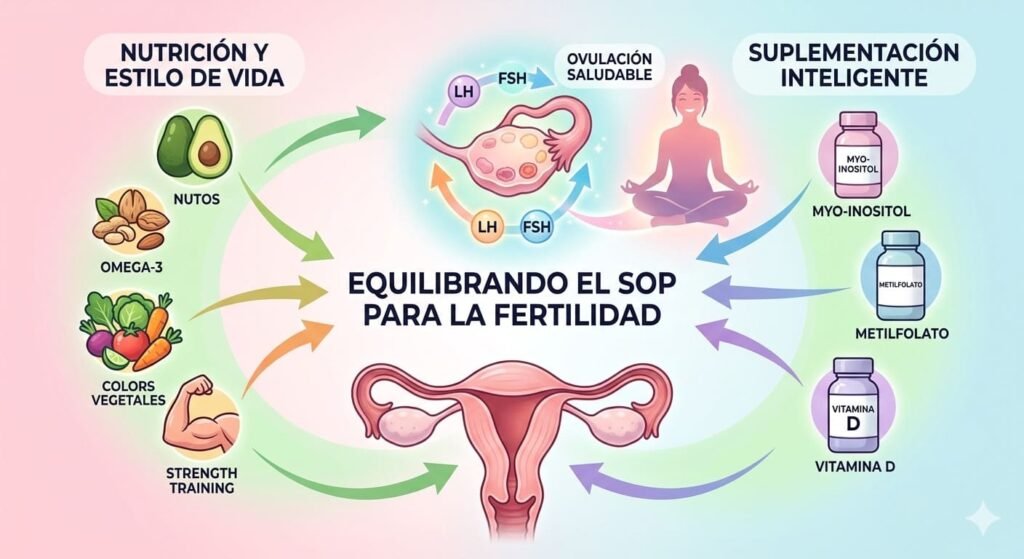
Dieta Antiinflamatoria y de Bajo Índice Glucémico
Para revertir los efectos del SOP, debemos enfocarnos en:
- Controlar la carga glucémica: Sustituir harinas refinadas por granos integrales y tubérculos.
- Proteína de alta calidad: Esencial para la maduración folicular.
- Grasas saludables: Omega-3 (presente en nueces y pescado azul) para reducir la inflamación ovárica.
Nutrientes críticos para la fertilidad en SOP
| Nutriente | Beneficio en SOP |
| Vitamina D | Mejora el desarrollo folicular y la sensibilidad a la insulina. |
| Magnesio | Ayuda a reducir los niveles de glucosa y el estrés. |
| Zinc | Mejora el acné y regula el ciclo menstrual. |
| Myo-inositol | El sensibilizador de insulina por excelencia. |
El papel del Myo-inositol en la búsqueda del positivo
Si hay un suplemento que ha revolucionado el manejo del SOP en la infertilidad, es el Myo-inositol. Se trata de un compuesto de la familia de las vitaminas B que actúa como un «segundo mensajero» de la insulina.
En mujeres con SOP, se ha demostrado que el Myo-inositol ayuda a:
- Restaurar la ovulación espontánea.
- Mejorar la calidad de los ovocitos en tratamientos de FIV.
- Reducir el riesgo de diabetes gestacional una vez logrado el embarazo.
Artículo recomendado: Para profundizar en cómo este suplemento puede cambiar tu ciclo, no te pierdas nuestra guía detallada sobre [Myo-inositol para SOP: El aliado natural para tu fertilidad].
El camino hacia el embarazo con SOP: Hoja de ruta paso a paso
Lograr el positivo con SOP no es una cuestión de suerte, sino de estrategia. Para transformar tu entorno hormonal de uno «hostil» a uno «fértil», te recomendamos seguir este orden lógico de actuación:
Paso 1: Analítica completa y diagnóstico de base
Antes de suplementar o tratar, debemos saber «dónde estamos». No te conformes con una ecografía; pide a tu médico un perfil analítico entre el día 2 y 5 de tu ciclo (si tienes regla) que incluya:
- Perfil Hormonal Clave:
- LH y FSH: Buscamos ver si la relación es 1:1. En el SOP, la LH suele duplicar o triplicar a la FSH.
- Andrógenos: Testosterona libre, Androstenediona y DHEA-S (esta última indica si el exceso de andrógenos proviene de las glándulas suprarrenales por estrés).
- Progesterona: Debe medirse unos 7 días después de la supuesta ovulación (día 21 en ciclos de 28) para confirmar si realmente hubo liberación del óvulo.
- Perfil Metabólico (Fundamental):
- Insulina Basal: No basta con la glucosa. Una glucosa normal con una insulina alta indica resistencia a la insulina oculta.
- Índice HOMA: Un cálculo matemático entre glucosa e insulina que confirma tu grado de sensibilidad insulínica.
- Hemoglobina Glicada (HbA1c): Muestra el promedio de azúcar en sangre de los últimos 3 meses.
Paso 2: Optimiza tu dieta bajo el enfoque de «Alimentación y Salud»
Como siempre defendemos en nuestra categoría de Alimentación y Salud, la dieta no es para «adelgazar», sino para «sanar». El objetivo es mantener la glucosa estable para que la insulina no dispare la testosterona.
- El método del plato: Asegúrate de que cada comida tenga una base de vegetales (fibra), una porción de proteína (mínimo 20-30g) y grasas saludables (aguacate, AOVE, frutos secos).
- Adiós a los picos de glucosa: Evita desayunos dulces o solo de fruta. Empieza el día con salado para estabilizar tu energía y tus hormonas desde la primera hora.
- Crononutrición: Intenta cenar temprano. El descanso digestivo nocturno ayuda a mejorar la sensibilidad a la insulina de forma natural.
Paso 3: Suplementación Inteligente y Biodisponible
No todos los suplementos son iguales. Para el SOP enfocado a fertilidad, la ciencia destaca dos pilares:
- Myo-inositol (Ratio 40:1): Es el estándar de oro. Ayuda a que el ovario «entienda» las señales hormonales y reclute folículos de mejor calidad.Recuerda: Hemos analizado a fondo cómo elegir el mejor producto en nuestro artículo especializado: [Guía del Myo-inositol para SOP].
- Ácido Fólico vs. Metilfolato: Muchas mujeres con SOP tienen dificultades para procesar el ácido fólico sintético. Por ello, recomendamos buscar el 5-MTHF (Metilfolato), la forma activa que tu cuerpo puede usar directamente para prevenir defectos del tubo neural y mejorar la división celular del embrión.
- Vitamina D3 + K2: Niveles bajos de Vitamina D están ligados a la falta de ovulación en mujeres con SOP. Mantener niveles por encima de 40 ng/ml es clave.
Paso 4: Monitorización del ciclo (Método Sintotérmico)
En el SOP, las apps de calendario fallan porque asumen que todas ovulamos el día 14. Tú necesitas datos reales de tu cuerpo:
- Moco Cervical: Aprende a identificar el moco tipo «clara de huevo». Es el vehículo que permite a los espermatozoides sobrevivir y llegar al óvulo.
- Temperatura Basal: Tomar tu temperatura cada mañana al despertar te permitirá confirmar que la ovulación ya ocurrió (verás una subida mantenida de unos 0.3-0.5°C). Esto te quita la ansiedad de no saber si tu ciclo es fértil o no.
- Test de Ovulación (LH): ¡Cuidado aquí! En mujeres con SOP, los test de orina pueden dar «falsos positivos» constantes porque la hormona LH siempre está alta. Úsalos solo como apoyo, no como verdad absoluta.
Paso 5: Gestión del estrés y el descanso
El cortisol alto es el enemigo silencioso de la progesterona. Si tu cuerpo detecta que estás en un estado de «lucha o huida» constante por estrés laboral o emocional, priorizará la supervivencia sobre la reproducción.
- Prioriza el sueño de calidad (7-8 horas).
- Practica el autocuidado no como un lujo, sino como parte de tu tratamiento de fertilidad.
Tratamientos Médicos: De la inducción al laboratorio
Cuando los cambios en el estilo de vida no son suficientes, la medicina reproductiva ofrece varias opciones:
Inducción de la ovulación
Se utilizan fármacos como el Citrato de Clomifeno o el Letrozol (este último suele ser más efectivo en SOP) para estimular al ovario a liberar un óvulo.
Inseminación Artificial (IA)
Útil si además de SOP existen factores leves en la pareja o problemas con el moco cervical.
Fecundación In Vitro (FIV)
Es la opción con mayores tasas de éxito, especialmente cuando hay otros factores asociados. En el SOP, el reto de la FIV es evitar el Síndrome de Hiperestimulación Ovárica (SHO), por lo que el protocolo debe ser muy personalizado.
Conclusión
El diagnóstico de SOP es el inicio de un camino de autoconocimiento, no un punto final a tu sueño de ser madre. Con la combinación adecuada de nutrición, suplementos estratégicos y, si es necesario, apoyo médico, las probabilidades de lograr un embarazo saludable son muy altas.
Recuerda que cada cuerpo es un mundo y lo que funciona para una mujer puede no ser lo ideal para ti. ¡No te rindas, la constancia es tu mejor aliada!
Preguntas Frecuentes (FAQ)
¿Puedo quedar embarazada con SOP de forma natural?
Sí, muchas mujeres lo logran tras regular su resistencia a la insulina y restaurar sus ciclos ovulatorios mediante dieta y suplementación.
¿Cuánto tiempo tarda el Myo-inositol en hacer efecto?
Generalmente se observa una mejora en la regularidad del ciclo después de 3 meses de uso constante. (Más detalles en nuestro artículo sobre [Myo-inositol y SOP]).
¿El SOP aumenta el riesgo de aborto?
Existe un riesgo ligeramente superior debido a los desequilibrios de insulina y progesterona, pero este riesgo se reduce significativamente con un control adecuado antes de la concepción.
Esta información tiene un carácter meramente informativo. Para obtener asesoramiento o diagnóstico médicos, consulta a un profesional.
Fuentes Bibliográficas y Científicas Recomendadas
Este artículo ha sido redactado siguiendo las recomendaciones de la «2023 International Evidence-based Guideline for the assessment and management of PCOS» y estudios clínicos actualizados a 2025 sobre el uso de Myo-inositol en la fertilidad femenina.
- International Evidence-based Guideline for the assessment and management of PCOS 2023
- Sociedad Europea de Reproducción Humana y Embriología (ESHRE): Ofrece las pautas más recientes sobre tratamientos de fertilidad específicos para mujeres con SOP.
- ESHRE Guidelines on Polycystic Ovary Syndrome
- American Society for Reproductive Medicine (ASRM): Recomendaciones sobre el uso de inductores de la ovulación y suplementación.
- ASRM Practice Guidance: PCOS and Infertility
- Estudios sobre Myo-inositol (PubMed 2024-2025): Investigaciones recientes que confirman la eficacia del inositol frente a la metformina en la calidad ovocitaria.
- The role of inositol in hormonal regulation and reduction of ovarian cysts (2025)
- Efecto del Myo-inositol en la ovulación y perfil metabólico (UVaDOC)
